آگاهی از آسیب ها و بیماری ها یک شاخص از سلامت فیزیکی و روانی ماست. شناخت بیماری ها ما را توانمند می سازد تا سلامت خود را بیمه کنیم. شناخت و آگاهی از ویژگی ها و رویکرد های آسیب ها، خود منجر به یافتن راهکار های درمانی می شود. پس شناخت، در خود درمان را نیز دارد. راهکار های درمانی دیگر بخش این سفر است. بله یک سفر درمانی! سفری که با شناخت آغاز و با درمان پایان می یابد. بخشی از راهکار های درمانی را خود می یابید و بخشی از این راهکار ها را ما به شما نشان می دهیم. در این سفر در کنار ما باشید. از ما جدا نشوید راه دیگری را نروید و بدانید اگر این سفر را آغاز کردید باید تا پایان در کنار ما باشید. سفر نیمه کاره بیشتر آسیب می زند تا زمانی که سفری را شروع نکنید.
سفر اول: بیماری ها و راهکار های درمانی
آماده اید؟ سفر آموزشی درمانی ما از این جا آغاز می شود. کوتاه، کارا، هدفمند و مبتنی بر آگاهی گام به گام و شناخت تست های تشخیصی و درمان کامل. چرا سفر اول را بیماری ها انتخاب کردیم؟ چون شما در بیشتر موارد نمی دانید چه بر سر شما آمده! تنها گزارش درد می دهید آن هم ناکامل و نادرست! آگاهی از این که بیماری ها چطور و چگونه می توانند به ما آسیب بزنند خود ما را یک گام جلو می اندازد. حالا می شویم مساوی! چرا مساوی؟ چون شما با نداشتن شناخت همیشه یک گام از بیماری عقب هستید. با این شناخت شما تازه می شوید برابر! پس چه زمانی جلو می افتیم؟ پاسخ سفت ما راهکار های درمانی و تست های تشخیصی است. شما با آن ها است که یک گام جلو می افتید و پیش از دفاع می توانید حمله کنید! چگونه؟ زمانی که از بهینه توانمندی خود بهره می گیرید حال آن که آماده باش هستید! آماده باش برای رخداد آسیب زا برای بیماری. در صورت رخ دادن می دانید چطور از خود مراقبت کنید. یک مراقبت مبتنی بر آگاهی.
چرا بیمار می شویم؟
بیماری را باید از دیگر حالت های پزشکی شامل سستی، خستگی یا کسالت تمیز بداریم. سوال! خود بیماری چیست؟ بیماری یک ناهنجاری در بدن است که در ما یا بیش از ما و پیرامون ما تنش می آفریند. برخی از حالت ها هم بیماری نیستند ولی زمینه ساز آن اند. به عنوان نمونه شکستگی استخوان بیماری نیست ولی می تواند آن را منجر شود. شاید جالب باشد بدانید کمر درد پس از سرماخوردگی بالاترین میزان ابتلا را دارد. دردی که می تواند بهای سنگینی داشته باشد! بیماری ها به جهت های متفاوتی رخ می دهند. نخست سبک زندگی شماست. آیا سبک زندگی سالمی دارید؟ پاسخ بیشتر شما ها منفی است، این در حالی هست که شما خود این را می دانید!
مراحل بیماری ها
به عنوان نمونه، در یک بیماری عفونی، یک مرحله، مرحله نهفتگی است به طوری که زمان میان ورود عامل بیماری و ظاهر شدن علائم است. مرحله نهفتگی زمان بین عفونت و توانایی انتقال به دیگران است.
مرحله دیگری به نام حاد وجود دارد. مرحله حاد کوتاه مدت است. و به طور ناگهانی رخ می دهد.
مرحله مزمن، در دراز مدت است و معمولا در کمینه زمان 6 ماه زمان می برد. ممکن است پایدار باشد و بد تر نشود و ممکن است پیشرونده باشد و بد تر شود. بیشتر بیماری های مزمن را می توان درمان یا کنترل کرد.
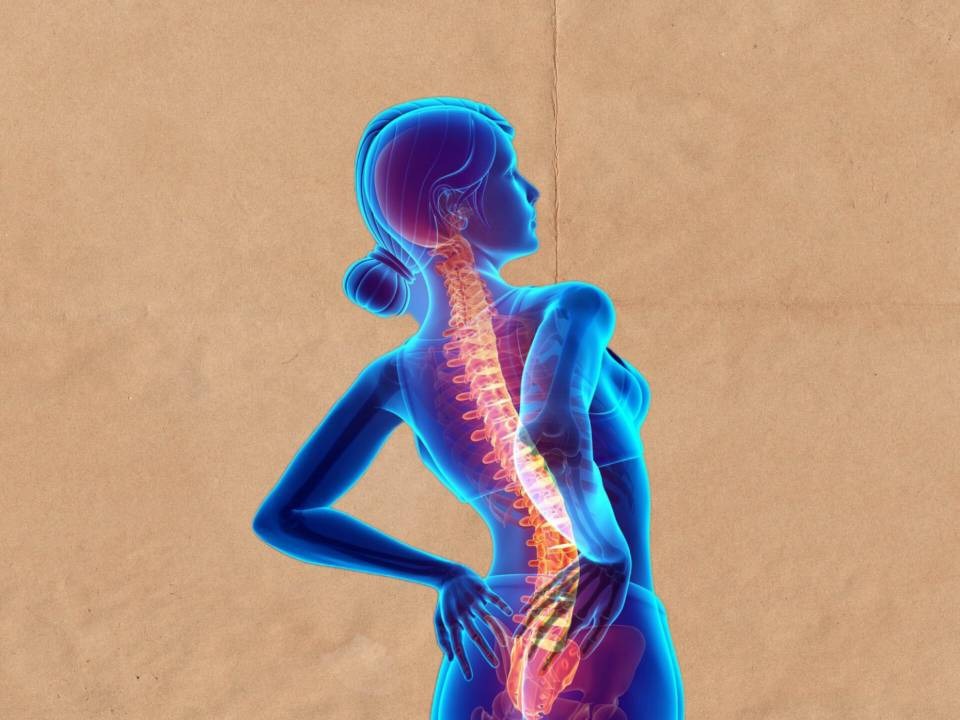
کمر درد ها می توانند در مرحله حاد یا مزمن باشند.
بیماری ها و طبقه بندی آن ها
بیماری ها را در 3 دسته قرار می دهیم:
دسته 1 بر اساس عامل ایجاد کننده مانند بیماری های عفونی، بیماری های ژنتیکی و یا شغلی.
دسته 2 بر اساس مرحله ابتلا مانند حاد یا مزمن.
دسته 3 بر اساس عضو درگیر مانند بیماری های قلبی یا اسکلتی عضلانی.
سبک زندگی چیست و تا چه اندازه بر ما اثرگذار است؟
تا به حال شنیده اید بهرام سبک زندگی سالمی داشت ولی در جوانی درگذشت. یا درسا سبک زندگی ناسالمی دارد. همیشه افسرده است. سبک زندگی تا چه اندازه مهم است؟
سبک زندگی از باور ها است تا رفتار ها. فرهنگ Longman آن را راه زیستن می داند. سبک زندگی سالم به مجموعه ای از رفتار ها شرایط گفته می شود که بر سلامت فیزیکی و روانی اثرگذاری مناسبی دارد. سبک زندگی سالم یک سبک فعال است به طوری که فرد دست به عمل می زند و شرایط را برای خود می آفریند یا تغییر ایجاد می کند. اگر کمر درد داریم شاید سبک زندگی ما را به این جا رسانده است. پس به جهت درمان کمر درد باید دست به اقدام بزنیم و در درمان خود مشارکت داشته باشیم.
سبک زندگی اثرگذار بر ترشح مولکول های بدن است!
سبک زندگی شهری
بیشتر مردم دنیا در حال حاضر در شهر ها هستند. روش مبتنی بر ماشین ها. خرید مواد غذایی آماده و زیست مجازی! سفارش های آنلاین و در کمینه حرکت خود در تاریخ زندگی بشر.
سبک زندگی روستایی
زندگی مبتنی بر حرکت و منطبق بر طبیعت پیرامون ما.
دستگاه اسکلتی عضلانی
ساختاری به جهت حرکت در مهره داران. این دستگاه شامل دو بخش اسکلتی (غیر فعال) و عضلانی (فعال) است.از دیگر کار های این دستگاه پشتیبانی بخش های بدن است. این دستگاه شامل استخوان، عضلات و سایر بخش ها است. درمان بیماری های این دستگاه با فیزیوتراپیست یا ارتوپد است. از مهم ترین بیماری های دستگاه اسکلتی عضلانی می توان به موارد زیر اشاره کرد:
1- کمر درد: سبک زندگی ناسالم، آسیب به دیسک، شکستگی استخوان و ضایعات عضلانی می توانند منجر به کمر درد شوند.
2- انحراف ستون فقرات (اسکولیوز): خمیدگی جانبی ستون مهره ها. به شکل C و S دیده می شود. می تواند مادرزادی یا به جهت اختلال در هورمون ها باشد.
3- آرتروز: یک بیماری تخریبی مفصلی به طوری که منجر به تخریب غضروف و مفصل می شود. با درد، محدودیت دامنه حرکتی و سفتی همراه است.
4- اسپاسم عضلانی: انقباض ناگهانی عضلانی یا همان گرفتگی. از زمینه های ایجاد آن می توان به گردش خون نا کافی، کمبود کلسیم، منیزیم و فشار اعصاب به ستون مهره ها اشاره کرد.
5- پیچ خوردگی (رگ به رگ شدن) از شایع ترین آسیب های ورزشی است. مهم ترین راه جلوگیری از پیچ خوردگی بهبود قدرت و انعطاف پذیری عضلات است. می تواند در هر سنی رخ دهد.
6- شکستگی: در 3 دسته باز، بسته و پیچیده قرار دارد. در نوع باز پوست دچار پارگی می شود در حالی که در بسته سالم می ماند و در نوع پیچیده رگ یا عصب آسیب می بیند. از علائم آن می توان به درد، شوک، عملکرد غیر طبیعی، تغییر شکل و حساسیت در محل اشاره کرد.
7- درد های گردن: می تواند ناشی از بیماری های ستون فقرات باشد. از علت های آن می توان به فتق دیسک، تنگی کانال نخاعی، مننژیت، کوتاهی عضلانی و استرس اشاره کرد.
8- سر درد: بیشتر سر درد هایی که دچار آن ها می شویم منشا گردنی یا میگرنی دارند. به طوری که اگر سر درد گردنی باشد یک طرفه است و با تغییر وضعیت سر، درد آن تغییر می کند. در حالی که سر درد های میگرنی بیشتر دو طرفه اند و نسبت به نور، بو و صدا تغییر می کنند.
کمر درد
مشکل و شکایتی شایع. 80% افراد در زندگی خود به جهت آن به مراکز درمانی مراجعه می کنند. عوامل متفاوتی در کمر درد ها اثرگذارند به طوری که تشخیص را برای درمانگر می تواند دشوار کند. دانش فیزیوتراپی کمر درد ها را در 2 دسته حاد و مزمن می داند. کمر درد های حاد تا 90 روز می توانند به درازا بکشند. این در حالی است که کمر درد های مزمن درد می تواند بیشتر زمان ببرد.
ستون فقرات
شامل 33 مهره است: 7مهره گردنی، 12 مهره پشتی، 5 مهره کمری، 5 مهره خاجی و 4 مهره دنبالچه. هر مهره از 2 بخش ساخته می شود شامل جسم مهره و قوس مهره در پشت. جسم و قوس مهره ای به گونه به یک دیگر متصل می شوند به طوری سوراخ مهره ای را تولید می کنند. سوراخ های بین مهره ای در کنار یک دیگر قرار می گیرند و مجرای نخاعی را می سازند. طناب نخاعی در مجرای نخاعی قرار دارد. بین جسم هر دو مهره یک دیسک قرار می گیرد. دیسک های بین مهره ای فشار را از روی ستون فقرات برمی دارند.
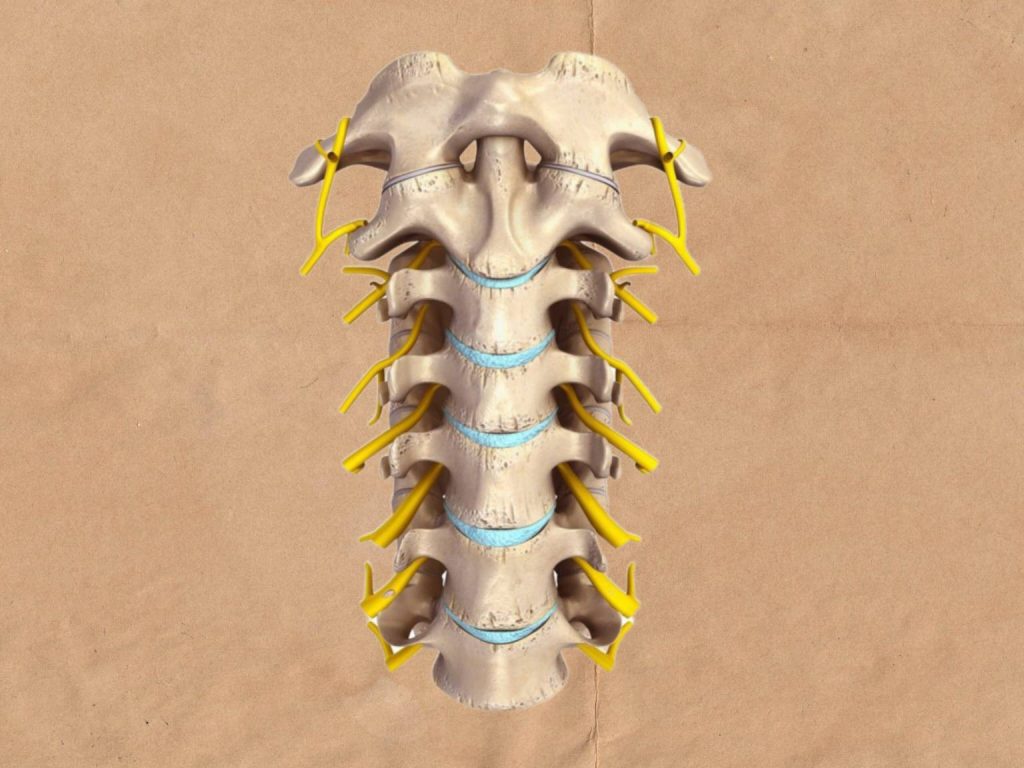
ستون فقرات محور مرکزی بدن را تشکیل می دهد و در پشت تنه و در خط وسط قرار دارد.
علت های کمر درد
عوامل متفاوتی در کمر درد اثرگذارند. از مهم ترین عوامل کمر درد می توان به موارد زیر اشاره کرد:
1-بی تحرکی و سندرم بی تحرکی 2- درد ها و عوامل مکانیکی 3- درد التهابی 4- عفونت 5- تومور 6- عروق 7- روانی
سندرم بی تحرکی
با توجه به سبک زندگی امروزی، مهم ترین عامل ابتلا به کمر درد های مزمن و ناتوانی های حرکتی به شمار می آید.
درد های مکانیکی
90 % کمر درد ها منشا مکانیکی دارند. بیشتر این چالش ها نیز در بخش پایینی فقرات کمری است. (Lumbosacral) از مهم ترین علت های درد های مکانیکی می توان به این موارد اشاره کرد: 1- اسپاسم عضلانی 2- آسیب مفصلی 3- فتق دیسک 4- انحراف جانبی ستون فقرات 5- شکستگی ها 6- دررفتگی ها 7- کشیدگی عضلانی 8- پیچ خوردگی ها 9- آرتروز 10- تنگی کانال نخاعی 11- لغزش مهره ای 12- ناهنجاری های مادرزادی
درد التهابی
بیشتر با بیماری های روماتیسمی در ارتباط است. به طوری که شدت و محل درد به نوع بیماری وابسته است. دردهای التهابی روماتیسمی با استراحت بیشتر و با فعالیت کم تر می شوند. این برخلاف درد های مکانیکی است. در بیشتر این بیماران به هنگام صبح، فرد از درد بیدار می شود. از جمله این بیماری ها می توان به آرتریت روماتوئید، اسپوندیلیت آنکلیوزان و سندرم رایتر اشاره کرد.
علت عفونی
عفونت حاد یا مزمن می تواند منجر به کمر درد شوند. از جمله این موارد می توان به استئومیلیت، عفونت قارچی، سل و تب مالت اشاره کرد.
تومور
تومور های خوش خیم و بد خیم می توانند هر دو منجر به کمر درد شوند. این تومور ها می توانند مهره های کمری، بافت نرم اطراف و ریشه اعصاب را درگیر کنند.
علت عروقی
اختلالات عروقی شریان و ورید تولید درد می کنند. برخی از درد های کمری عروقی شامل: انسداد پیشرونده، آنوریسم آئورت شکمی، نارسایی وریدی و فشار به ورید های مهره ای.
علت روانی
درد روانی یا سایکوسوماتیک. منشا روانی دارد و ارتباطی با ساختار های اسکلتی عضلانی مانند عضله، مفصل، دیسک یا رباط ها ندارد. مواردی مانند افسردگی، هیستری و تمارض در این گروه قرار دارند. تشخیص این درد ها آسان نیست.
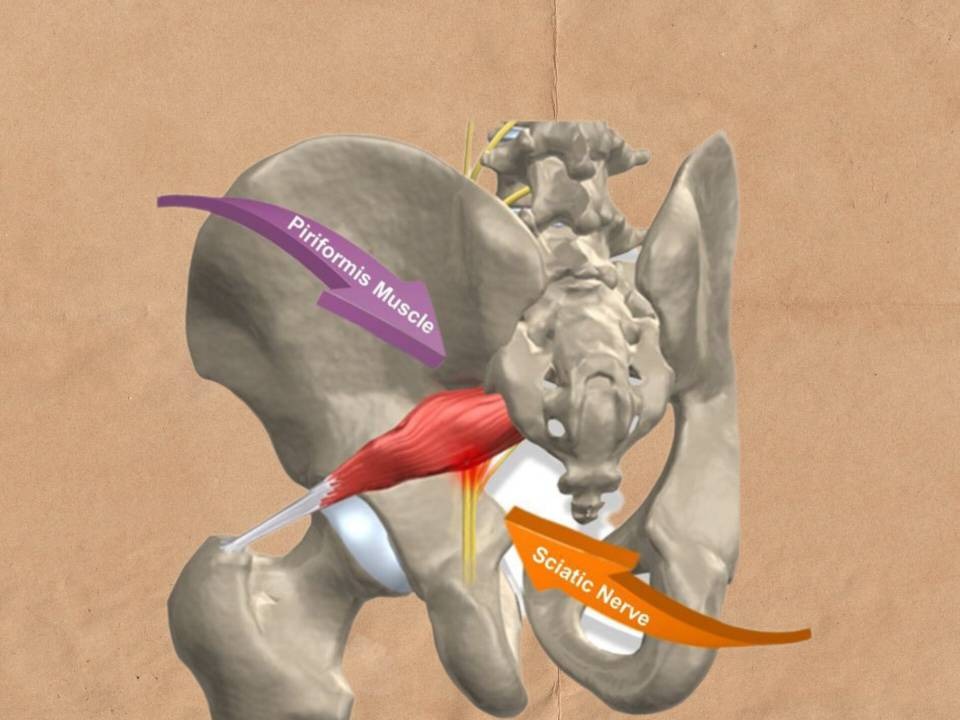
گیر افتادگی عصب سیاتیک می تواند منجر به درد کمری شود.
پیش از آن که ادامه بخش کمر درد را بخوانید سریال کمر درد را ببینید.
تشخیص کمر درد
میانگین سنی افراد دچار کمر درد در سال های گذشته کم تر شده است. بخش بزرگ تر کمر درد ها ناشی از سبک زندگی نادرست است. هم چنین پایین بودن اطلاعات مردم در رفتار های نشستن، خوابیدن، جا به جایی اجسام و تغذیه نادرست است. در گذشته اغلب بیمارانی که از کمر درد شکایت می کردند میانسال بودند در حالی که زندگی امروزی جوانان را نیز به کمر دردی ها اضافه کرده است. در تشخیص کمر درد مهم ترین بخش معاینه فیزیکی و بالینی درمانگر است. در کنار آن مواردی دیگری از جمله رادیوگرافی، MRI، CT و آزمایش خون اشاره کرد.
درمان کمر درد
درمان فیزیوتراپی که بیشتر در ارتباط با درد های مکانیکی است. هم چنین درمان جراحی در آسیب های شدید. آموزش اصلاح پاسچر و فعالیت های روزمره.
پیشگیری کمر درد
در سفر پیشگیری از بیماری ها به آن می پردازیم.
درد سیاتیک
از کمر شروع می شود و در باسن، پشت ران و ساق ادامه می یابد. معمولا به طور ناگهانی شروع می شود. در این ناحیه های گفته شده بی حسی و ضعف هم گزارش می شود.
عصب سیاتیک
بزرگ ترین عصب بدن است که از باسن و پشت پا می گذرد. این عصب در هر دو سمت، پای چپ و راست وجود دارد. هر گونه فشار بر روی این عصب منجر به درد در همه طول عصب می شود. درد سیاتیک بیشتر در سن 30 تا 50 سالگی گزارش می شود.
علت های درد سیاتیک
عوامل متفاوتی در درد سیاتیک وجود دارند که مهم ترین آن ها شامل:
1- پارگی دیسک: بیرون زدگی دیسک می تواند عصب سیاتیک را تحریک کند به طوری که منجر به درد و بی حسی شود. تا 5% کمر درد ها ناشی از بیرون زدگی دیسک اند.
2- تنگی کانال نخاعی: به جهت تنگی و باریکی بیش از اندازه کانال نخاعی فشار به نخاع وارد می شود.
3- لغزش مهره یا اسپوندیلولیستزیس: به رانده شدن یک مهره به سمت جلو بر روی مهره زیرین.
4- سندرم پیریفورمیس: اختلال در عضله پیریفورمیس به طوری که عضله سفت و منقبض می شود و عصب سیاتیک را تحریک می کند. این عضله در ناحبه باسن قرار دارد.
علائم درد سیاتیک
ضعف عضلانی، بی حسی، حس سوزش، درد، از دست دادن حرکت در پا ها، گزگز شدن یا سوزن سوزن شدن و بی اختیاری ادرار از مهم ترین علائم درد سیاتیک به شمار می آیند.
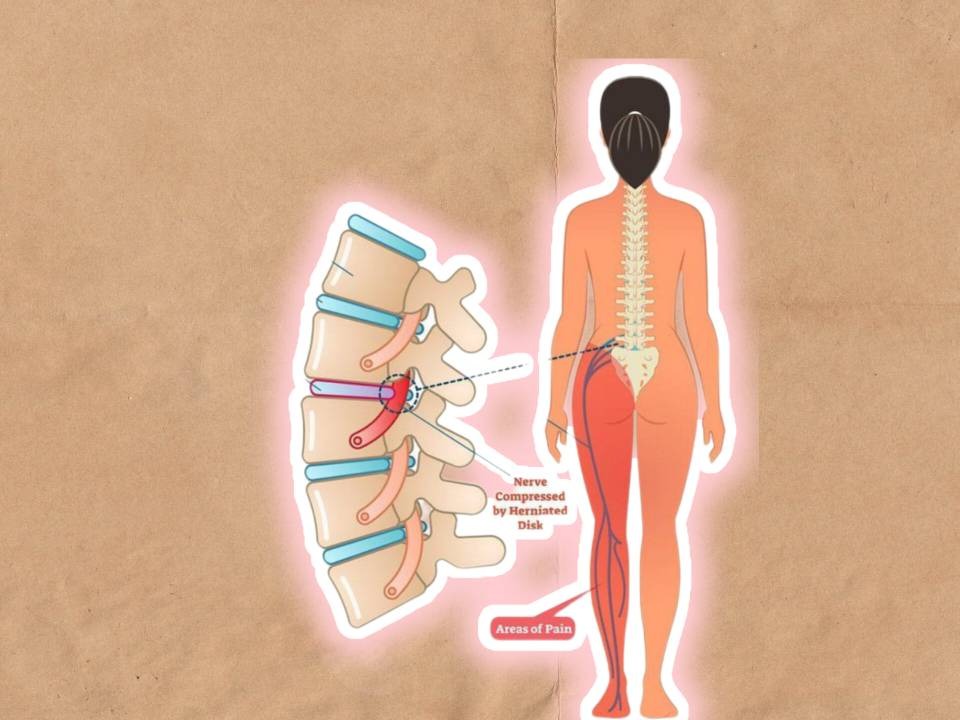
درد سیاتیک یکی از دلایل شایع کمر درد و درد در پا ها است.
پیش از آن که ادامه بخش درد سیاتیک را بخوانید سریال درد سیاتیک را ببینید.

برای دیدن کامل این سریال کلیک کنید
تشخیص و درمان درد سیاتیک
هدف درمان درد سیاتیک کاهش درد و افزایش دامنه حرکتی است. از مهم ترین روش های درمانی این درد می توان به فیزیوتراپی اشاره کرد. در فیزیوتراپی درد سیاتیک اولویت نخست تمرین درمانی است به طوری که با ورزش های هدفمند می توان درد سیاتیک را مهار کرد. هم چنین درمان دستی از سوی فیزیوتراپیست یا مدالیته های الکتروتراپی می تواند مورد استفاده قرار گیرد. در فیزیوتراپی درد سیاتیک از سوزن خشک نیز استفاه می شود. ماساژ و کیسه گرم هم می تواند مورد استفاده قرار گیرد. جراحی درد سیاتیک تنها در موارد شدید انجام می گیرد.
اسکولیوز (انحراف جانبی ستون فقرات)
انحراف جانبی ستون فقرات که می تواند به سمت چپ یا راست ایجاد شود. این بیماری هم به طور مادرزادی و هم اکتسابی دیده شده است. به دو شکل S یا C دیده می شود. در S ما با دو قوس رو به رو ایم. در حالی که در C، تنها یک قوس وجود دارد. شدت قوس ها در افراد مختلف متفاوت است. به جهت این قوس ها انحنای ستون فقرات غیر طبیعی است و نیرو های وارد شده به آن منجر به آسیب به بافت نرم و ستون فقرات می شود.
علت های اسکولیوز
وضعیت های نادرست، کمر درد های شدید به ویژه فتق دیسک، تومور ها و اختلاف طول اندام این حالت را ایجاد می کنند. هم چنین نقص عضو، اختلالات عضلانی، ناهنجاری های مادرزادی و بیماری های عصبی می توانند این وضعیت را به وجود آورند.
علائم اسکولیوز
درد های ناحیه ستون فقرات، ستون فقرات S یا C شکل، نابرابر بودن شانه ها، تنگی نفس و سر درد.
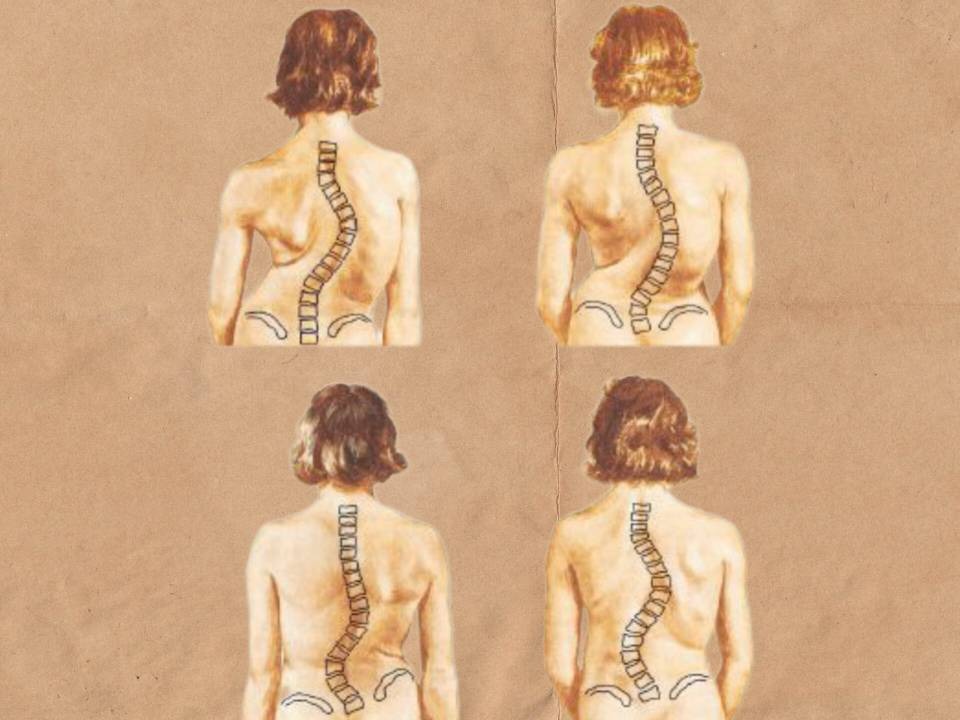
پاسچر ستون فقرات در یک بیمار دچار اسکولیوز
پیش از آن که ادامه بخش اسکولیوز را بخوانید سریال اسکولیوز را ببینید.

برای دیدن کامل این سریال کلیک کنید
تشخیص و درمان اسکولیوز
فیزیوتراپی و جراحی. فیزیوتراپی متد شروت را در پیش می گیرد. بیمارانی که جراحی می شوند دارای 3 ویژگی می باشند. 1- در سن رشد انحراف بالای 40 درجه دارند. 2- انحراف پیش رونده در سن رشد 3- پس از پایان رشد انحراف بیش از 50 درجه.
فیزیوتراپی و روش درمانی شروت
به جهت اثرگذاری بالای این روش درمانی آن را مستقل توضیح می دهیم. ورزش های شروت به شکل انفرادی متناسب با نیاز های هر فرد است نه به طور گروهی. چگونگی ورزش بر اساس شدت قوس های ستون فقرات است. هر ورزشی مناسب هر فردی نیست. بیماران هم از نظر فیزیکی و هم روانی باید برقراری تقارن ستون فقرات را تمرین کنند. در این بیماران عضلات دو طرف ستون فقرات دچار آسیب می شوند. هم چنین به جهت انحراف ستون فقرات نفس کشیدن دچار اختلال می شود به طوری که ورزش های تنفسی در متد شروت گنجانده شده است. زمان درمان هر جلسه از 40 دقیقه تا 60 دقیقه است. این ورزش ها نیاز به تکرار و تعهد دارد به طوری که نتیجه آنی نمی دهد.
آرتروز
آرتروز یا استئوآرتریت بیماری شایعی که در همه جا دیده می شود. به این بیماری ساییدگی مفصلی هم گفته می شود. یک بیماری تخریبی پیشرونده است ولی التهابی نیست و التهاب یک عارضه جانبی در آن به شمار می آید. آرتروز می تواند در مفاصل متفاوتی به وجود آید ولی شایع ترین مفاصل دست، پا، زانو، ران و ستون فقرات است.
علت های آرتروز
علت آن تا این زمان ناشناحته باقی مانده است ولی به نظر می رسد زمینه ژنتیک و مکانیکی داشته باشد. عواملی که در ایجاد آن اثر گذارند چاقی، افزایش سن، میکروتروما ها، دیابت، سندرم مارفان و بیماری ویلسون است. در بیشتر افراد بالای 50 سال آرتروز در مرحله های متفاوتی دیده می شود و در زن ها یشتر از مرد ها وجود دارد.
علائم آرتروز
وجود درد در مفاصل، محدودیت ROM یا دامنه حرکتی، کم شدن انعصاف پذیری، التهاب بدون گرما، صدای ترق و تروق یا صدای ساییده شدن. درد در آرتروز ابتدا کم هست در حالی که می تواند بیشتر شود به طوری که زندگی فرد را در خواب یا بیداری به هم بریزد.
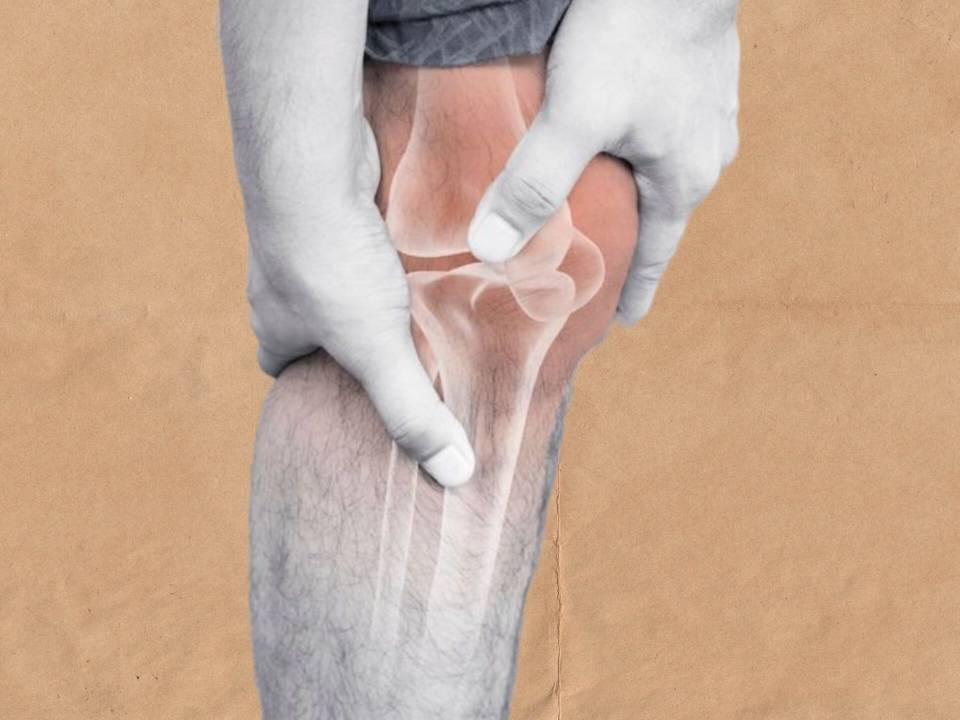
آرتروز زانو از عوامل شایع ایجاد درد در افراد بالای 40 سال است.
پیش از آن که ادامه بخش آرتروز را بخوانید سریال آرتروز را ببینید.

برای دیدن کامل این سریال کلیک کنید
تشخیص و درمان آرتروز
درمان کامل این بیماری وجود ندارد. با روش های درمانی کنونی می توان از شدت آن بکاهیم یا دامنه حرکتی را بهبود ببخشیم. روش های درمانی فیزیوتراپی، جراحی و مجموعه دانش توانبخشی می تواند این کار را برای ما انجام دهند.
تشخیص با ارزیابی بالینی و رادیوگرافی است.
توجه: استفاده از درمان ها به ویژه دارو درمانی باید زیر نظر متخصص باشد و نه خود تجویز! تزریق کورتون به داخل مفصل با درگیری شدید می تواند در کوتاه مدت منجر به حذف درد شود. هم چنین استامینوفن و دارو های ضد التهاب استیروئیدی مانند آسپرین یا بروفن منجر به کاهش درد و التهاب می شود.
می توانیم مفصل مورد نظر را گرم کنیم. و عضلات اطراف را ماساژ دهیم. روش های جراحی شامل آتروپلاستی و آرترودز است. آرتروپلاستی همان بازسازی مفصل به طور دست ساز یا مصنوعی است. آرترودز به این صورت است که به برداشتن غضروف و فشردن سطوح مفصلی به طوری که استخوان های دو طرف مفصل به یک دیگر جوش بخورند گفته می شود. هم چنین فعالیت های ورزشی و استراحت هم بخشی از درمان به شمار می آیند. در مرحله حاد که درد بالا است استراحت به درمان کمک می کند. در حالی که به غیر از مرحله حاد فعالیت های ورزشی کمک کننده اند. از درمان های بسیار اثرگذار در آرتروز فیزیوتراپی است. به طوری که با تمرین درمانی و الکتروتراپی شامل اولتراسوند می توان به درمان فرد کمک شایانی کرد.
پوکی استخوان
یا استئوپروز یک اختلال اسکلتی که منجر به کاهش استحکام استخوان شده به طوری که فرد در معرض شکستگی قرار می گیرد. بیشتر شکستگی های ناشی از پوکی استخوان در لگن، مچ دست و ستون فقرات اتفاق می افتد. این بیماری بیشتر بدون علامت یا درد ایجاد می شود. پوکی استخوان در زن ها بیشتر دیده می شود. شکستگی های لگن وخیم ترین عارضه استئوپروز بوده به طوری که میزان مرگ و میر در آن در سال اول 20% است.
علت های پوکی استخوان
سبک زندگی از مهم ترین عوامل اثرگذار در این بیماری است. کمبود مواد معدنی مانند کلسیم، پروتئین و ویتامین D منجر به پوکی استخوان می شود. مصرف سیگار اثرگذاری بالایی در ایجاد این بیماری دارد. از عوامل دیگر افزایش سن است به طوری که با افزایش سن تخریب بافت استخوانی تشدید می شود. بیماری های اثرگذار دیگر می توان به دیابت، سندرم کوشینگ، کم کاری غدد جنسی، آرتریت روماتوئید و پر کاری تیروئید اشاره کرد.
علائم پوکی استخوان
آن را بیماری خاموش می نامیم چون بر خلاف بسیاری از بیماری های مزمن که نشانه هایی دارند این بیماری بدون علامت است تا زمانی که یک شکستگی به وجود می آید. این شکستگی ها در پوکی استخوان به گونه ای است که در افراد بدون پوکی استخوان و سالم رخ نمی دهد. در افراد دچار پوکی استخوان کمر درد به یک باره و ناگهانی می تواند ناشی از فروپاشی مهره باشد. از دیگر علائم آن می توان به این موارد اشاره کرد: کوتاه شدن قد به طوری که فرد تا 3 سانتی متر کوتاه می شود، خمیدگی به سمت جلو، اختلال تنفسی به شکل تنگی نفس و کمر درد. هم چنین ژنتیک و جغرافیا در پوکی استخوان موثر است. به طوری که سابقه خانوادگی موثر است. اگر پدر و مادر فرد دچار پوکی استخوان بوده باشند احتمال درگیری او در سال های بعدی بالا است. مطالعات علمی نشان می دهد اروپایی ها و آسیایی ها بیشتر از دیگر افراد در دیگر جغرافیا به پوکی استخوان نزدیک ترند. در حالی که آفریقایی ها و آمریکایی ها پس از درگیر شدن با پوکی استخوان میزان مرگ و میر بالاتری را تجربه می کنند.
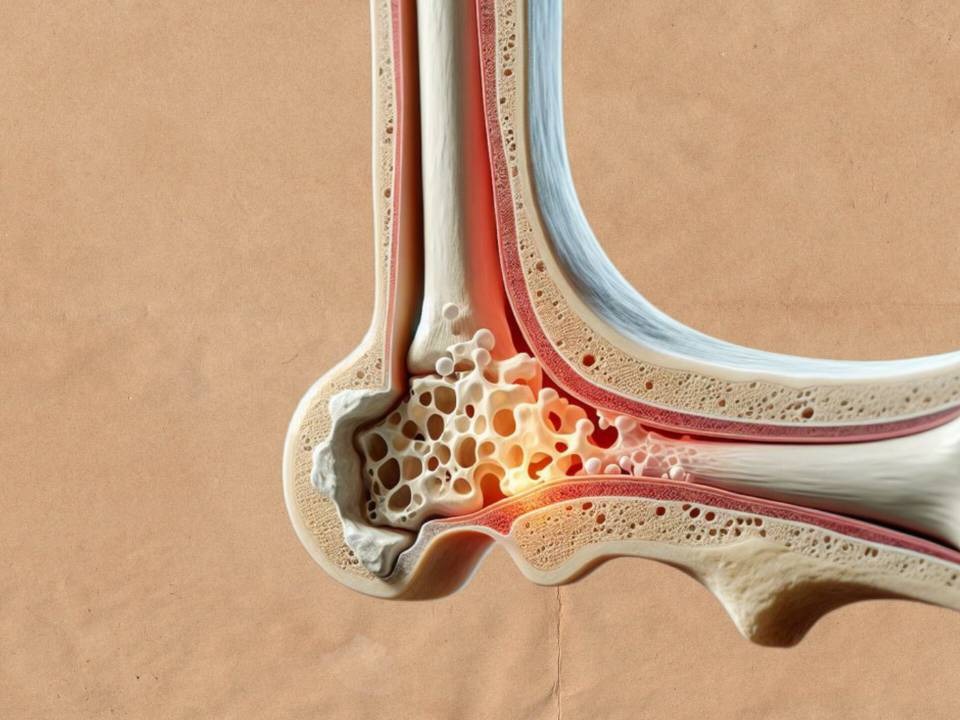
ویژگی بارز پوکی استخوان کاهش استحکام استخوان است و فرد دچار شکستگی می شود.
پیش از آن که ادامه بخش پوکی استخوان را بخوانید سریال پوکی استخوان را ببینید.

برای دیدن کامل این سریال کلیک کنید
تشخیص و درمان پوکی استخوان
سنجش تراکم استخوان یا BMD روش رایج در سنجش میزان تراکم استخوان های بدن است. در این روش تشخیصی میزان مواد معدنی استخوان در هر سانتی متر مکعب سنجیده می شود. معمولا افراد بالای 65 سال مورد سنجش قرا می گیرند. هم چنین افراد بالای 50 سال به چند شرط شامل شکستگی، آرتریت روماتوئید و افراد بسیار لاغر.
تشخیص شامل BMD یک مدالیته تصویربرداری است به طوری که از ستون فقرات و گردن استخوان ران تصویربرداری می کند. تصویربرداری به وسیله ابر رایانه ها تجزیه و تحلیل می شود به طوری که داده های کارشناسی به ما می دهد. در کنار این آزمایش احتمال دارد به آزمایش سطح ویتامین D، کلسیم و فسفر نیاز باشد.
درمان پوکی استخوان در یک بخش شامل هورمون درمانی است. از موارد خطر استروژن درمانی است که می تواند منجر به لخته شدن خون شود. درمان دیگر پوکی استخوان شامل دارو درمانی است به طوری که رایج ترین دارو های مورد استفاده پوکی استخوان بیس فسفونات ها نامیده می شوند. به جهت عوارض جانبی دارو ها مصرف برخی مکمل ها به جای دارو است مانند سویا و شبدر قرمز. پیش از مصرف دارو یا مکمل باید با متخصص مشورت کرد و خود تجویز ماره ای را مصرف نکرد. هم چنین رژیم غذایی می تواند به درمان پوکی استخوان کمک کند. برای داشتن استخوان های قوی به رژیم سرشار از کلسیم نیاز داریم. شیر، ماهی، کلم بروکلی، آب میوه ها، نان های غنی شده با کلسیم، انجیر خشک از این موارد اند. در کنار این مکمل ها باید از ویتامین D نیز استفاده کرد. مهم ترین منبع ویتامین D نور خورشید است.
روش درمانی دیگر پوکی استخوان فیزیوتراپی است. تمرین های حرکتی می تواند شرایط استخوان را بهبود بخشد. هم چنین تناسب اندام فرد را بهتر می کند و سطح ریسک شکستپی را کاهش می دهد. تمرین های وزن اندازی زیر نظر فیزیوتراپیست به بهبود شرایط شما کمک زیادی می کند. هم چنین کار کردن بر روی تعادل و وضعیت (Posture) به شما کمک زیادی می کند. هم چنین ورزش می تواند دینامیک بدن فرد را بهبود بخشد. تمرینی که به مقابله فرد با نیروی گرانش می انجامد مانند پیاده روی سریع در درمان پوکی استخوان کمک شایانی می کند. تمرین های وابسته به جاذبه، آب درمانی، تمرین های دوچرخه به ویژه برای دستگاه قلبی عروقی موثر است. تمرین های کششی به ویژه با استفاده از کش های ورزشی می تواند گزینه دیگر باشد.
تنگی کانال نخاعی
یک بیماری که می تواند طناب نخاعی و ریشه های عصبی را درگیر کند. به باریک شدن فضایی بین ستون فقرات، تنگی کانال نخاعی گفته می شود. پس فضای موجود برای نخاع و اعصاب کاهش می یابد. این بیماری می تواند منجر به کمر درد و درد سیاتیک شود و به طور تدریجی ایجاد می شود. ممکن است در اثر آرتروز ایجاد شود و علامتی هم نداشته باشد. می تواند در هر نقطه ای از ستون فقرات ایجاد شود و در کمر و گردن شایع تر است.
علت های تنگی کانال نخاعی
علت های متفاوتی در ایجاد تنگی کانال نخاعی وجود دارد. از مهم ترین موارد می توان به رشد بیش از اندازه استخوانی یا زائده استخوانی اشاره کرد. رائده استخوانی وضعیتی است که منجر به تجزیه غضروف مفصل ها از جمله ستون فقرات می شود. با از بین رفتن غضروف استخوان ها روی یک دیگر ساییده می شوند. در این شرایط پاسخ بدن رشد استخوان نو است. به طوری که یک زائده استخوان شکل می گیرد. زائده استخوانی روی ستون فقرات رشد می کنند و فضا را باریک می کنند و اعصاب را تحت فشار قرار می دهند. به طوری که دیسک برآمده روی اعصاب فشار می آورد و فضای کانال نخاعی را کاهش می دهد.
علائم تنگی کانال نخاعی
در کمر به این صورت هست که یک درد کم یا سوزش حس می شود. این درد ممکن است ثابت نباشد. از علائم تنگی کانال نخاعی کمر می توان به این موارد اشاره کرد: درد سیاتیک به طوری که در پشت پا ها پایین رونده و تیرکشنده است، بی حسی و گزگز در باسن و پا ها، ضعف ساق پا ها، تشدید درد در سراشیبی و در موارد شدید از دست دادن کنترل مثانه و روده.
هم چنین علائم تنگی کانال نخاعی در گردن شامل گردن درد، بی حسی و گزگز بازو دست یا پا ها، ضعف بازو دست و پا ها، اختلالات تعادلی، از دست دادن عملکرد دست مانند مشکل نوشتن و از دست کنترل مثانه.
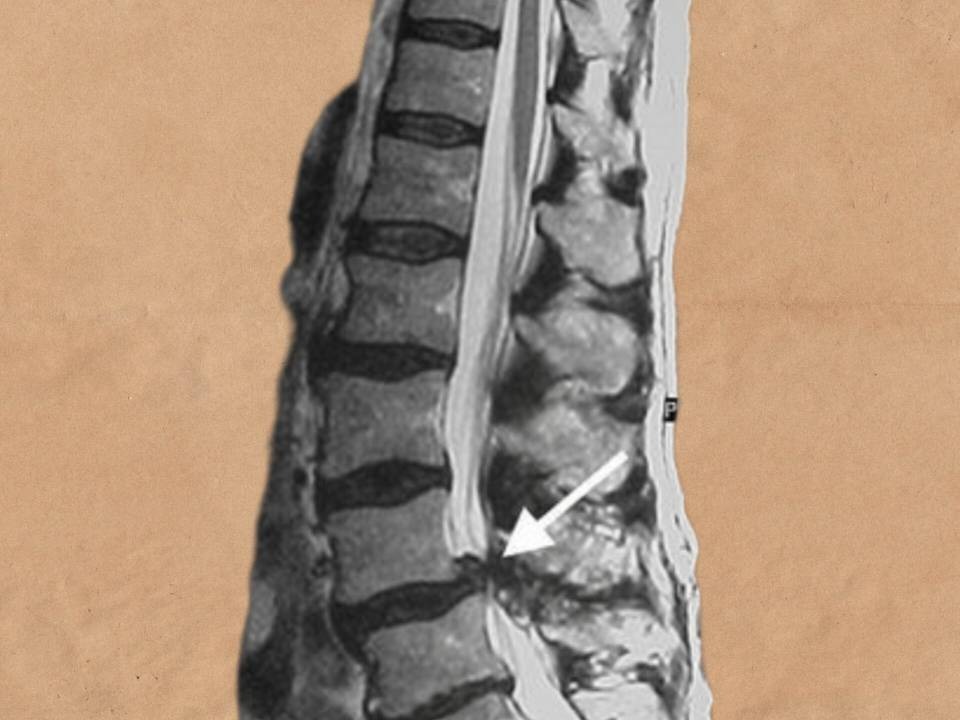
از عوارض شدید تنگی کانال نخاعی، فلج غیر قابل بازگشت است.
پیش از آن که ادامه بخش تنگی کانال نخاعی را بخوانید سریال تنگی کانال نخاعی را ببینید.

برای دیدن کامل این سریال کلیک کنید
تشخیص و درمان تنگی کانال نخاعی
درمان تنگی کانال نخاعی به محل مشکل و شدت علائم بستگی دارد. در درمان اولیه می توانید از کمپرس گرم استفاده کنید. گرما جریان خون را افزایش می دهد و منجر به شل شدن عضلات و کاهش درد می شود. در هنگام استفاده از گرما مراقب باشید دچار سوختگی نشوید. اگر گرما پاسخ نداد از سرما و کمپرس یخ استفاده کنید. معمولا کمپرس سرد را تا 20 دقیقه روی ناحیه قرار می دهند و التهاب کاهش می یابد. یکی دیگر از درمان های مفید، ورزش های تنگی کانال نخاعی است. به طوری که به جهت حمایت از ستون فقرات و بهبود انعطاف پذیری و تعادل بسیار مناسب است.
دارو درمانی از دیگر روش های درمانی تنگی کانال نخاعی است که باید زیر نظر متخصص باشد. یکی از مهم ترین روش های درمانی فیزیوتراپی است. به طوری که به شما کمک می کند برنامه تمرینی صحیحی برای تعادل، انعطاف پذیری و ثبات ستون فقرات داشته باشید. این کار فشار را از روی ریشه های اعصاب برمی دارد. تزریق کورتیکواستروئید ها دیگر روش درمانی است. به طوری که در فضایی در نزدیکی ستون فقرات می تواند به کاهش درد، التهاب و تحریک کمک کند. با این حال امکان تزریق محدود است.
روش های جراحی تنگی کانال نخاعی شامل این موارد است:
لامینکتومی: در این روش قسمت لامینا استخوان آسیب دیده ستون فقرات برداشته می شود. این کار فضای بیشتری در اطراف اعصاب ایجاد می کند.
لامینوتومی: در این روش تنها قسمتی از لامینا برداشته می شود. جراح سوراخی را به اندازه کافی بزرگ می کند تا فشار را در یک نقطه کاهش بدهد.
لامینوپلاتی: ویژه استخوان ستون فقرات گردن است. مهم ترین خطر های آن، عفونت، لخته خون در پا ها و پارگی غشا نخاعی را می توان اشاره کرد.
دستگاه قلبی عروقی
کارش به گردش درآوردن خون به جهت انتقال الکترولیت، آمینو اسید ها و گاز های خونی است. هم چنین دفع مواد زائد تولیدی از متابولیسم را انجام می دهد. چرخش خونی در بدن به دو شکل ریوی و سیستمیک وجود دارد. روش ریوی، خون از قلب به ریه ها می رود اکسیژن می گیرد و دوباره به قلب بازمی گردد. چرخه سیستمیک به طوری است که خون از قلب به کل بدن هدایت شده و اکسیژن رسانی می کند. گردش خون انسان بسته است و شامل رگ های لنفی نیست. بدن انسان بالغ بین 3.7 تا 5.7 لیتر خون دارد. خون شامل پلاسما، سلول های خونی قرمز و سفید است. قلب از اجزای دستگاه گردش خون است و با ضربان های خود خون را به رگ ها می فرستند. قلب به وسیله دو صفحه عمود بر هم به 4 حفره تقسیم می شود. دهلیز چپ و راست و بطن چپ و راست. دهلیز راست در قدام دهلیز چپ و بطن راست در قدام بطن چپ قرار دارند. دیواره قلب شامل 3 دیواره است:
-
لایه خارجی احشایی از پریکارد سروزی (اپی کارد)
-
لایه میانی ضخیم از عضله قلب (میوکارد)
-
لایه نازک داخلی (اندوکارد)
به مجموع لایه های داخلی و خارجی آب شامه می گویند.
بافت گرهی نوع دیگری از بافت های قلبی است به طوری که کار هدایت و تولید تحریک های قلبی را بر عهده دارند. قلب عضله ای است خودکار و بافت گرهی مرکز به وجود آمدن تحریک و انقباض است. سرعت انقباض وابسته به اعضاب قلبی است. انقباض عضله قلب سیستول نامیده می شود. در حالی که آرامش قلبی و بازگشت به آرامش دیاستول نامیده می شود. این چرخه سیستول و دیاستول در طول زندگی فرد بار ها و بار ها رخ می دهد.
شریان ها و ورید ها جریانی پیوسته از خون را بدون نوسان به مویرگ ها می رسانند به طوری که دیواره کششی شریان های بزرگ فشار خون پمپ شده به وسیله قلب در هر ضربان را در دیواره برای چند دهم ثانیه ذخیره می کنند و سپس آن را به خون وارد می کنند تا جریان یک دست و پیوسته به مویرگ ها به جهت تبادل برسد. به طور کلی شریان ها یک دیواره عضلانی و گسترش پذیر دارند. هر چه از شریان های اصلی مانند آئورت دور تر می شویم دیواره نازک تر می شود.
بیماری های قلبی و عروقی متفاوتی بر دستگاه گردش خون اثرگذاری دارد. از جمله بیماری های قلبی و عروقی که قلب و عروق خونی را درگیر می کند بیماری های هماتولوژیک موثر بر خون، مانند کم خونی و بیماری های لنفاوی که دستگاه لنفی را هدف قرار می دهند. بیماری های قلبی عروقی اغلب به عنوان بیماری های سبک زندگی شناخته می شوند. از عادت های ورزشی گرفته تا رژیم غذایی، سیگار کشیدن و سایر انتخاب های سبک زندگی فرد ناشی می شود. یک بیماری شایع قلبی آترواسکلروز شامل انباشتگی پلاک ها در دیواره شریان های متوسط و بزرگ است. به طوری که منجر به انسداد و تشکیل آنوریسم می شود. هم چنین بیماری های قلبی عروقی می توانند لخته یا ترومب تولید کنند به طوری که منجر به آمبولی ریوی و حمله های گذرا می شود. برخی بیماری ها هم زمینه ژنتیک دارند.

